Введение
Огнестрельные ранения живота (ОРЖ) на протяжении всей истории военной медицины остаются одним из наиболее драматичных разделов военно-полевой хирургии. Несмотря на значительный прогресс в развитии хирургических технологий, анестезиологии-реаниматологии и антибактериальной терапии, результаты лечения данной категории раненых по-прежнему сопровождаются высокими показателями осложнений и летальности. По данным современных исследований, частота огнестрельных ранений живота составляет от 4,7 % до 16,2 % в общей структуре боевой травмы. При этом летальность при изолированных ранениях колеблется в пределах 8–36 %, а при сочетанных повреждениях достигает 39,7–80 %.
Особая тяжесть огнестрельных ранений живота обусловлена несколькими факторами. Во-первых, современные ранящие снаряды обладают высокой кинетической энергией, что приводит к обширным разрушениям тканей по ходу раневого канала и формированию зоны молекулярного сотрясения, далеко выходящей за пределы видимых повреждений. Во-вторых, анатомические особенности брюшной полости — наличие полых органов с агрессивным содержимым, богатая васкуляризация паренхиматозных органов, сложность забрюшинного пространства — создают предпосылки для быстрого развития тяжелых осложнений: продолжающегося внутрибрюшного кровотечения (20,4–60,0 %), распространенного перитонита (31,0–60,0 %), абдоминального сепсиса (14,3–21,7 %). В-третьих, условия оказания помощи в военно-полевой обстановке накладывают существенные ограничения на диагностические и лечебные возможности.
В настоящей статье предпринята попытка систематизировать современные представления о тактике ведения раненых с огнестрельными повреждениями живота, обобщить накопленный в ходе последних вооруженных конфликтов опыт и обозначить перспективные направления развития данного раздела военно-полевой хирургии.
1. Эпидемиология и структура огнестрельных ранений живота в современных вооруженных конфликтах
Анализ характера боевых повреждений в ходе вооруженных конфликтов последних десятилетий свидетельствует о существенной эволюции структуры санитарных потерь. Если в период Второй мировой войны преобладали пулевые ранения, то в современных локальных войнах и вооруженных конфликтах доминируют осколочные повреждения, на долю которых приходится до 85 % всех огнестрельных ранений живота. Это связано с широким применением артиллерийских систем, минометов, реактивных снарядов и самодельных взрывных устройств.
По характеру повреждений выделяют проникающие и непроникающие ранения живота. Среди проникающих ранений особую группу составляют торакоабдоминальные повреждения, при которых раневой канал проходит через плевральную и брюшную полости с повреждением диафрагмы. Частота таких ранений достигает 12–15 % от всех проникающих ранений живота.
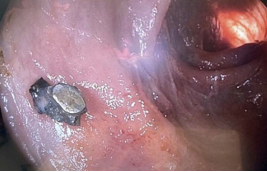
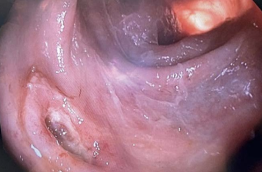
Рис. 1. Инородное тело (осколок гранаты) в стенке сигмовидной кишки, перфоративное отверстие после его эндоскопического удаления
Структура повреждений внутренних органов при ОРЖ характеризуется значительной вариабельностью. Наиболее часто повреждается тонкая кишка — в 41–60 % случаев, что обусловлено ее значительной протяженностью и центральным расположением в брюшной полости. Повреждения толстой кишки встречаются в 30–45 % наблюдений, печени — в 25–40 %, желудка — в 10–20 %, селезенки — в 10–18 %, поджелудочной железы — в 5–10 %. Особую категорию составляют повреждения забрюшинных сосудистых структур, которые, по данным исследования, проведенного в условиях Role 2 в ходе конфликта на территории Украины, составили 4,6 % от всех случаев боевой травмы живота. Следует отметить, что в 95,4 % случаев забрюшинные сосудистые повреждения сочетались с травмой других органов.
Множественный характер повреждений является отличительной чертой огнестрельной травмы живота. По данным ряда авторов, при осколочных ранениях множественные повреждения внутренних органов встречаются в 86,7 % случаев, тогда как изолированные — лишь в 13,3 %. Это обстоятельство имеет принципиальное значение для определения хирургической тактики и прогнозирования исходов лечения.
Таблица 1
Частота повреждений органов брюшной полости при ОРЖ
|
Орган |
Частота повреждения (%) |
|
Тонкая кишка |
41–60 % |
|
Толстая кишка |
30–45 % |
|
Печень |
25–40 % |
|
Желудок |
10–20 % |
|
Селезенка |
10–18 % |
2. Догоспитальный этап: современные принципы и проблемные аспекты
Эффективность лечения раненых с огнестрельными повреждениями живота в значительной степени определяется качеством оказания помощи на догоспитальном этапе. Ключевыми задачами этого этапа являются: временная остановка наружного кровотечения, обезболивание, начало инфузионной терапии, наложение асептической повязки и максимально быстрая эвакуация на этап квалифицированной хирургической помощи.
Анализ качества оказания догоспитальной помощи гражданскому населению в районах боевых действий показывает, что время доезда бригад скорой медицинской помощи варьирует от 5 до 30 минут, составляя в среднем 24±4 минуты для врачебных и 21±6 минут для фельдшерских бригад. Несмотря на соблюдение нормативных показателей по времени прибытия, в 10 % наблюдений объем оказываемой помощи признается недостаточным, причем частота ошибок выше среди фельдшерских бригад (6,7 %) по сравнению с врачебными (3,3 %). Основными дефектами являются недооценка тяжести состояния, неадекватное обезболивание и отсутствие противошоковых мероприятий.
Важнейшим компонентом догоспитальной помощи является оценка тяжести состояния раненого с использованием специализированных шкал. В отечественной военно-полевой хирургии широкое применение нашла шкала ВПХ-СП (военно-полевая хирургическая шкала для оценки состояния при поступлении), позволяющая объективизировать тяжесть состояния и прогнозировать исход: менее 20 баллов — нетяжелое состояние, 20–31 балл — тяжелое, 32–45 баллов — крайне тяжелое, более 45 баллов — критическое. В зарубежной практике используются шкалы Hannover Polytrauma Score (оценка анатомической тяжести повреждений) и Admission Trauma Score (AdTS, оценка физиологического статуса), которые, по данным исследования забрюшинных сосудистых повреждений, показали достоверные различия между выжившими и умершими: у невыживших средний балл Hannover Polytrauma Score составил 27,0±7,8 против 17,9±7,8 у выживших (p<0,001), а показатели AdTS — 10,4±2,6 против 5,4±2,1 (p<0,001).
Таблица 2
Оценка тяжести состояния по шкале ВПХ-СП (фрагмент для живота)
|
Признак |
Значение |
Балл |
|
Характер ранения |
Касательное/Слепое |
0/2 |
|
Сквозное/Сочетанное |
5/9 | |
|
Повреждение органов |
Изолированное (полый орган) |
3 |
|
Множественное (2 и более) |
9 | |
|
Массивное кровотечение |
13 | |
|
Перитонит |
Местный неотграниченный |
3 |
|
Распространенный |
8 | |
|
Физиология |
Шок l-ll ст/ Шок lll ст |
2/10 |
Перспективным направлением совершенствования догоспитальной помощи является внедрение методик временного эндоваскулярного гемостаза. Применение реанимационной эндоваскулярной баллонной окклюзии аорты (REBOA) и абдоминального аортального турникета на догоспитальном этапе показало потенциал в стабилизации раненых с продолжающимся внутрибрюшным кровотечением для последующей эвакуации.
3. Тактика Damage Control Surgery при огнестрельных ранениях живота
Концепция Damage Control Surgery (DCS), или хирургии контроля повреждений, произвела революцию в лечении тяжелых боевых повреждений живота. Суть данной тактики заключается в отказе от одномоментного выполнения полного объема хирургического вмешательства у раненых, находящихся в критическом состоянии, в пользу многоэтапного подхода, направленного на минимизацию операционной травмы и предотвращение развития «триады смерти» — гипотермии, ацидоза и коагулопатии.
Классическая схема DCS включает три фазы. Первая фаза — сокращенное хирургическое вмешательство, целью которого является остановка кровотечения (путем перевязки, тампонады или временного шунтирования сосудов) и предотвращение дальнейшего инфицирования брюшной полости (путем ушивания или резекции поврежденных полых органов без наложения анастомозов). Завершается первая фаза временным закрытием брюшной полости. Вторая фаза — интенсивная терапия в условиях отделения реанимации, направленная на коррекцию гипотермии, ацидоза, коагулопатии и стабилизацию витальных функций. Третья фаза — плановое реконструктивное вмешательство, выполняемое через 24–72 часа после стабилизации состояния раненого.
Показаниями к применению тактики DCS являются: невозможность достижения окончательного гемостаза вследствие выраженной коагулопатии, нестабильная гемодинамика, требующая инотропной поддержки, гипотермия (температура тела ниже 34°C), ацидоз (pH менее 7,2), планируемое время транспортировки на следующий этап эвакуации, а также массовое поступление раненых при ограниченных ресурсах медицинского подразделения.
Результаты анализа лечения раненых с огнестрельными повреждениями тонкой кишки, проведенного в клинике факультетской хирургии им. С. П. Фёдорова Военно-медицинской академии им. С. М. Кирова, демонстрируют, что тактика многоэтапного хирургического лечения (МХЛ) была применена у 72,1 % раненых, тогда как одноэтапное хирургическое лечение (ОХЛ) — лишь у 27,9 %. При этом авторами выделены достоверные критерии, определяющие выбор в пользу МХЛ: тяжесть состояния по шкале ВПХ-СП (p<0,001), степень повреждения тонкой кишки по классификации AAST-OIS (p=0,007), развитие распространенного перитонита с синдромом системной воспалительной реакции (p=0,012), поздние сроки (более 13 часов от момента ранения) оказания квалифицированной хирургической помощи (p=0,003).
Важно подчеркнуть, что применение тактики DCS не является панацеей и сопряжено с определенными рисками. В группе МХЛ отмечена более высокая частота таких осложнений, как несостоятельность интестинальных швов (13,4 % против 10,3 % в группе ОХЛ), развитие острых перфоративных язв тонкой кишки (9,3 % против 6,9 %), формирование энтероатмосферных свищей (2,7 % против 0 %). Летальность в сравниваемых группах составила 4,0 % при МХЛ и 3,4 % при ОХЛ. Эти данные свидетельствуют о том, что МХЛ применяется у наиболее тяжелого контингента раненых, и достигнутые результаты следует признать удовлетворительными.
Таблица 3
Сравнительная характеристика одноэтапного и многоэтапного лечения
|
Показатель |
Одноэтапное лечение (ОХЛ) |
Многоэтапное лечение (МХЛ/DCS) |
|
Тяжесть по ВПХ-СП |
< 20 баллов |
> 32 баллов |
|
Частота применения |
29,7 % |
72,1 % |
|
Частота несостоятельности швов |
10,3 % |
13,4 % |
|
Формирование кишечных свищей |
0 % |
2,7 % |
|
Летальность |
3,4 % |
4,0 % |
Таблица иллюстрирует, что высокая частота осложнений в МХЛ связана с исходной тяжестью контингента, а не с недостатками метода.
4. Хирургическая тактика при повреждении различных органов брюшной полости
4.1. Повреждения тонкой кишки
Повреждения тонкой кишки являются наиболее частыми при огнестрельных ранениях живота. Выбор объема хирургического вмешательства зависит от характера и протяженности повреждения, а также от общего состояния раненого. При одиночных ранениях с небольшим дефектом кишечной стенки (до 1/3 окружности) допустимо ушивание раны двухрядным швом. При множественных ранениях на ограниченном участке или полном пересечении кишки выполняется резекция пораженного сегмента. При этом вопрос о наложении первичного анастомоза решается индивидуально. У раненых, находящихся в критическом состоянии, в рамках первой фазы DCS предпочтение отдается формированию концевой энтеростомы или выведению обоих концов резецированной кишки на переднюю брюшную стенку.
4.2. Повреждения толстой кишки
Повреждения ободочной и прямой кишки представляют особую опасность вследствие высокой бактериальной обсемененности содержимого и риска развития калового перитонита. Исторически сложившийся подход, предусматривающий обязательную экстериоризацию поврежденного участка или формирование колостомы, в современных условиях пересматривается. При небольших ранениях правой половины ободочной кишки у гемодинамически стабильных раненых допустимо ушивание раны с адекватным дренированием забрюшинного пространства. При обширных повреждениях или нестабильном состоянии раненого методом выбора остается резекция пораженного сегмента с формированием концевой колостомы.
4.3. Повреждения печени
Печень является наиболее часто повреждаемым паренхиматозным органом при огнестрельных ранениях живота. Хирургическая тактика определяется глубиной и локализацией раневого канала, наличием продолжающегося кровотечения и общего состояния раненого. При поверхностных ранениях без признаков активного кровотечения допустимо дренирование раневого канала. При глубоких ранениях с продолжающимся кровотечением выполняется мобилизация печени, ревизия раневого канала, перевязка кровоточащих сосудов и желчных протоков, тампонада сальником на сосудистой ножке. В рамках DCS широко применяется перигепатическая тампонада, позволяющая достичь временного гемостаза до стабилизации состояния раненого.
4.4. Повреждения забрюшинных сосудистых структур
Забрюшинные сосудистые повреждения относятся к наиболее тяжелым и сопровождаются летальностью, достигающей 50,8 %. По данным анализа 65 случаев таких повреждений, наиболее часто поражаются подвздошные сосуды (50,3 %) и нижняя полая вена (33,9 %). Геморрагический шок III–IV степени развивается у 77 % раненых. Основным методом гемостаза является перевязка поврежденного сосуда; сосудистый шов или пластика были выполнены лишь в 58,5 % случаев. Важным прогностическим фактором является уровень лактата крови, который у невыживших был почти втрое выше, чем у выживших.
Таблица 4
Критерии прогноза исхода при повреждении забрюшинных сосудов
|
Показатель |
Выжившие (M±SD) |
Невыжившие (M±SD) |
p-значение |
|
Hannover Score |
7,9±7,8 |
27,0±7,8 |
<0,001 |
|
AdTS |
5,4±2,1 |
10,4±2,6 |
<0,001 |
|
Уровень лактата |
Низкий/Средний |
Высокий |
— |
5. Огнестрельный перитонит: патогенез, диагностика и принципы лечения
Огнестрельный перитонит представляет собой закономерное осложнение проникающих ранений живота с повреждением полых органов. В отличие от перитонита «мирного времени», огнестрельный перитонит характеризуется рядом патогенетических особенностей: массивным одномоментным инфицированием брюшной полости агрессивной микрофлорой, наличием инородных тел (ранящих снарядов, фрагментов одежды), обширными зонами некроза тканей по ходу раневого канала, формированием внутрибрюшных гематом, служащих питательной средой для микроорганизмов.
Микробиологический пейзаж огнестрельного перитонита отличается значительным разнообразием условно-патогенной микрофлоры с преобладанием микробных ассоциаций, которые выявляются в 94,8 % случаев. Важной особенностью является высокая частота антибиотикорезистентности выделяемых штаммов, что существенно затрудняет эмпирическую антибактериальную терапию.
В лечении огнестрельного перитонита ведущая роль принадлежит многоэтапной хирургической санации брюшной полости. Анализ результатов лечения 472 пациентов с огнестрельными ранениями живота, осложненными перитонитом, показал, что частота послеоперационных осложнений составила 43,8 %, а госпитальная летальность — 4,9 %. Примечательно, что в 45 % случаев пусковыми факторами танатогенеза послужили осложнения, связанные с дефектами хирургического лечения на предшествующих этапах эвакуации, тогда как прогрессирование перитонита на фоне проводимого в специализированном стационаре лечения отмечено лишь в 8 % случаев.
Выбор оптимальных сроков и кратности санационных релапаротомий является предметом дискуссий. По данным исследования, проведенного в НМХЦ им. Н. И. Пирогова, первую релапаротомию по программе у 75,7 % пациентов осуществляли через 24 часа, у 24,3 % — через 36–48 часов после первичного вмешательства. Дальнейшая тактика определялась индивидуально на основании динамики клинических, лабораторных и инструментальных показателей.
6. VAC-терапия в лечении огнестрельных ранений живота
Одним из наиболее значимых достижений в лечении огнестрельных ранений живота последних лет стало внедрение методики вакуум-ассистированного закрытия брюшной полости (VAC-терапия). Данная технология позволяет эффективно удалять патологический экссудат, снижать микробную контаминацию, уменьшать отек тканей и создавать благоприятные условия для последующего окончательного закрытия лапаротомной раны.
В настоящее время применяются два основных варианта VAC-терапии брюшной полости: вакуум-ассистированная лапаростомия (ВАЛ) и вакуум-инстилляционная лапаростомия (ВИЛ). ВАЛ предполагает постоянное или циклическое воздействие отрицательного давления на брюшную полость через специальную губчатую повязку, покрытую адгезивной пленкой. ВИЛ дополняет этот принцип периодическим введением в брюшную полость раствора антисептика с последующей его аспирацией.
Сравнительный анализ эффективности двух методик, проведенный при лечении огнестрельного перитонита, показал, что применение ВИЛ сопровождается более низкой частотой формирования несформированных кишечных свищей по сравнению с ВАЛ: 2,4 % против 12,1 % (p=0,06). Кроме того, при ВИЛ отмечена более быстрая элиминация патогенной микрофлоры и менее выраженный адгезивный процесс в брюшной полости.
Результаты применения абдоминальной VAC-терапии на этапе Role 2 в ходе крупномасштабных боевых действий подтвердили ее высокую эффективность как метода временного закрытия брюшной полости после завершения I фазы DCS. Преимуществами методики являются: эффективное удаление патологического экссудата, возможность санации брюшной полости в процессе эвакуации на следующий этап, создание оптимальных условий для выполнения реконструктивных операций и окончательного закрытия брюшной полости в III фазе DCS.
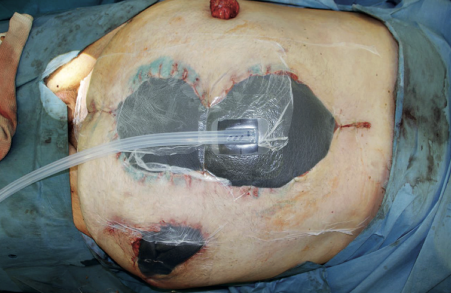
Рис. 2. Окончательный вид установленной VAC-системы на лапаротомную рану
Исследование, включавшее 118 пациентов с огнестрельными повреждениями органов брюшной полости, осложненными распространенным перитонитом, продемонстрировало, что использование методик дренирования брюшной полости VAC-системами обеспечивало более быструю деконтаминацию при лечении огнестрельного перитонита, что позволяло сократить число программных санаций и снизить риск развития осложнений на 32 %. Важно отметить, что в данной серии наблюдений летальных исходов не было.
7. Критерии выбора хирургической тактики и алгоритм принятия решений
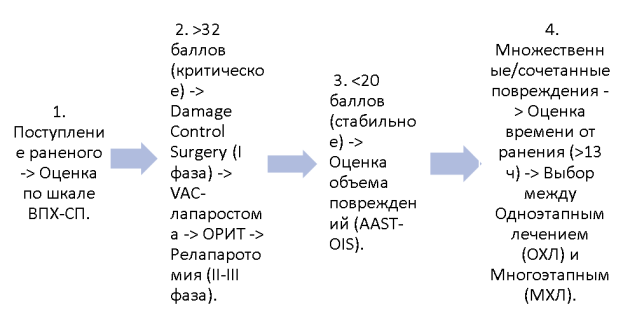
Рис. 3
Предложен алгоритм выбора хирургической тактики при огнестрельных ранениях живота, учитывающий как физиологический статус раненого, так и анатомический характер повреждений.
Первичным и определяющим фактором является тяжесть состояния раненого, оцениваемая по шкале ВПХ-СП. При критическом и крайне тяжелом состоянии (более 32 баллов) безусловно показано применение тактики DCS. При тяжелом состоянии (20–31 балл) решение принимается с учетом характера повреждений и прогнозируемого объема вмешательства. При нетяжелом состоянии (менее 20 баллов) и благоприятной медико-тактической обстановке допустимо выполнение полного объема хирургического вмешательства в один этап.
Вторым по значимости фактором является анатомическая тяжесть повреждения, оцениваемая по классификации AAST-OIS. При повреждениях I–II степени (гематома без разрыва серозной оболочки, разрыв менее 50 % окружности кишки) у гемодинамически стабильных раненых оправдано одноэтапное лечение с ушиванием дефекта. При повреждениях III–V степени (разрыв более 50 % окружности, пересечение кишки, размозжение сегмента, деваскуляризация) предпочтительна тактика МХЛ.
Третий фактор — наличие и распространенность перитонита. Развитие распространенного перитонита с синдромом системной воспалительной реакции является показанием к многоэтапному лечению с программированными санациями брюшной полости.
Четвертый фактор — временной интервал от момента ранения до оказания квалифицированной хирургической помощи. При длительности догоспитального этапа более 13 часов существенно возрастает риск развития инфекционных осложнений и несостоятельности кишечных швов, что склоняет чашу весов в пользу МХЛ.
Пятый фактор — медико-тактическая обстановка, включающая такие аспекты, как массовость поступления раненых, ограниченность ресурсов, необходимость дальнейшей эвакуации. В неблагоприятных условиях тактика DCS является методом выбора независимо от тяжести повреждения.
Заключение
Огнестрельные ранения живота остаются одной из наиболее актуальных проблем современной военно-полевой хирургии, требующей комплексного подхода, основанного на принципах этапного лечения, объективной оценке тяжести состояния раненого и рациональном выборе хирургической тактики.
Внедрение концепции Damage Control Surgery коренным образом изменило парадигму оказания помощи раненым с тяжелыми повреждениями живота, позволив снизить летальность за счет минимизации операционной травмы в остром периоде и переноса реконструктивного этапа на период стабилизации витальных функций. Дальнейшее развитие этого направления связано с совершенствованием методов временного закрытия брюшной полости, среди которых ведущая роль принадлежит VAC-терапии.
Перспективными направлениями улучшения результатов лечения огнестрельных ранений живота являются: разработка объективных критериев прогнозирования течения раневого процесса и выбора оптимальной хирургической тактики, внедрение эндоваскулярных методов временного гемостаза на догоспитальном этапе, совершенствование методик местного лечения огнестрельного перитонита, оптимизация антибактериальной терапии с учетом особенностей микробного пейзажа и антибиотикорезистентности.
Решение этих задач требует дальнейших многоцентровых исследований, обобщения опыта, накопленного в ходе современных вооруженных конфликтов, и тесного взаимодействия специалистов различного профиля на всех этапах оказания медицинской помощи раненым.
Литература:
- Левчук А. Л., Игнатьев Т. И., Виноградов А. В. Распространенный перитонит при проникающих огнестрельных ранениях живота с повреждением внутренних органов // Вестник НМХЦ им. Н. И. Пирогова. 2025. Т. 20. № 1. С. 74. DOI: 10.25881/20728255_2025_20_1_74.
- Ромащенко П. Н., Сазонов А. А., Алиев А. К., Алиев Р. К., Макаров И. А., Кырнышев А. И., Майстренко Н. А. Хирургическая тактика при огнестрельных ранениях живота с повреждением тонкой кишки // Вестник хирургии им. И. И. Грекова. 2025. Т. 184. № 1.
- Management of Abdominal Trauma in a Military Context // OrthoMedia. 2023.
- Масляков В. В., Сидельников С. А., Урядов С. Е., Барсуков В. Г., Ересько Д. В. Объем оказанной медицинской помощи при пулевых и осколочных ранениях живота на догоспитальном этапе гражданскому населению // Медицина экстремальных ситуаций. 2025. Т. 27. № 3. С. 303–308. DOI: 10.47183/mes.2025–263.
- Ромащенко П. Н., Сазонов А. А., Майстренко Н. А., Макаров И. А., Алиев Р. К. Особенности выбора и реализации хирургической тактики при огнестрельном перитоните // Вестник хирургии им. И. И. Грекова. 2025. Т. 184. № 1. С. 61–69. DOI: 10.24884/0042–4625–2025–184–1–61–69.
- Фань Сяохуа, Ян Жунань, Ван Чжэньмэн. Анестезия при Damage Control Surgery в условиях боевых действий // Вестник Военно-морского медицинского университета. 2023. Т. 44. № 1. С. 102–106.
- Масляков В. В., Сидельников С. А., Барсуков В. Г., Ересько Д. В., Полиданов М. А. Результаты хирургического лечения огнестрельных ранений живота в условиях хирургического стационара // Военная медицина. 2025. № 4(77).
- Масляков В. В., Сидельников С. А., Капралов С. В., Пронина Е. А., Барсуков В. Г., Ересько Д. В. Особенности микробного пейзажа при огнестрельном перитоните // Вестник НМХЦ им. Н. И. Пирогова. 2025. Т. 20. № 2. С. 68–70. DOI: 10.25881/20728255_2025_20_2_68.

