Актуальность исследования
Мертворождение и смертность детей в возрасте до одного года остаются одними из ключевых проблем современной перинатальной медицины. По данным международных источников, значительная часть случаев перинатальной смертности относится к категориям, которые потенциально можно было бы предотвратить при своевременном антенатальном наблюдении, раннем выявлении факторов риска и проведении профилактических мероприятий [1]. Доказано, что такие биологические и поведенческие факторы, как курение во время беременности, возраст матери старше 35 лет, ожирение, железодефицитная анемия, а также короткий интервал между беременностями существенно повышают вероятность мертворождения и ранней неонатальной смерти [2, 3].
В последние годы международные эпидемиологические тенденции лишь подчеркивают значимость проблемы. Так, в 2023 году в мире зарегистрировано около 1,9 млн случаев мертворождения, и примерно 40 % из них приходились на период родоразрешения [11, 12]. Дополнительным негативным фактором стал COVID-19: установлено, что у беременных, инфицированных SARS-CoV-2, риск мертворождения увеличивается до 1,8 раза [10].
Несмотря на то что в Казахстане наблюдается снижение смертности детей первого года жизни, сохраняются значительные региональные различия, социально-экономические диспропорции и влияние факторов, связанных с состоянием здоровья беременных женщин. Все перечисленное подтверждает актуальность научного изучения смертности детей в возрасте до одного года.
Цель исследования
Оценить уровень смертности детей в возрасте до одного года и выявить ведущие причины и детерминанты, влияющие на данный показатель.
Задачи исследования
- Провести аналитический обзор зарубежной научной литературы о факторах, определяющих смертность детей первого года жизни, и сопоставить мировые тенденции с актуальными данными.
- Изучить динамику младенческой смертности в Казахстане за последние семь лет, включая показатели перинатальной, ранней неонатальной и постнеонатальной смертности, а также выполнить межрегиональное сравнительное исследование.
- Определить основные причины перинатальной и ранней неонатальной смертности детей первого года жизни.
- Проанализировать эпидемиологические характеристики младенческой смертности, оценить причины и последствия выявленных тенденций, сопоставив их с международными данными.
Использованные данные:
— Статистические сведения, предоставленные Городским перинатальным центром № 4 г. Алматы;
— Аналитические материалы международных организаций, применённые для сопоставления национальных показателей с глобальными трендами.
Период и масштаб исследования
В исследование включены следующие категории данных:
— случаи мертворождения;
— показатель смертности детей в возрасте до одного года;
— информация о новорождённых с гестационным сроком 22 недели и более.
Основной временной интервал исследования: 01.01.2025–30.09.2025.
Дополнительно была изучена динамика за предыдущие 7 лет для определения устойчивых тенденций и временных изменений.
Географическое покрытие:
— Национальный уровень — Республика Казахстан, сравнительный анализ региональных различий;
— Локальный уровень — статистические данные № 4 Городского перинатального центра г. Алматы.
Критерии отбора данных
Критерии включения:
— данные, официально зарегистрированные в государственных реестрах;
— подтверждённые сведения о мертворождениях и смертности детей до 1 года;
— информация о новорождённых с гестационным возрастом ≥22 недель;
— статистические материалы за 2025 год и архивные данные за последние семь лет.
Критерии исключения:
— записи с неполной или сомнительной информацией;
— случаи, не относящиеся к возрастной категории (дети старше 1 года);
— сведения, не подтверждённые официальными источниками;
— данные частных медицинских организаций, отсутствующие в государственном реестре.
Тип исследования
Ретроспективное исследование, основанное на анализе статистических данных.
Таблица 1
Материалы и методы исследования
|
Задачи исследования |
Методы |
Используемые материалы |
|
Провести аналитический обзор международных научных работ по детерминантам смертности детей до одного года и сопоставить мировые тенденции с актуальными данными. |
Библиографический анализ |
Обзор выполнен на основе 16 источников литературы. Поисковый анализ проводился в базах PubMed, Scopus, “Вестник КазНМУ”, Google Scholar и CyberLeninka. Период поиска — последние 5 лет (2020–2025). Ключевые слова: младенческая смертность, мертворождение, перинатальная смертность, неонатальная смертность, здоровье ребёнка, перинатальная статистика. |
|
Исследовать динамику младенческой смертности в Казахстане за последние семь лет, включая перинатальную, раннюю неонатальную и постнеонатальную смертность, а также провести межрегиональный сравнительный анализ. |
Информационно-аналитический метод, сравнительный анализ |
Ежегодные официальные отчёты «Здоровье населения Республики Казахстан и деятельность организаций здравоохранения», публикуемые Комитетом по статистике Министерства здравоохранения РК. |
|
Определить ведущие причины перинатальной и ранней неонатальной смертности детей первого года жизни. |
Информационно-аналитический метод, ретроспективный анализ |
Статистические данные Городского перинатального центра № 4 г. Алматы. |
|
Проанализировать эпидемиологические характеристики младенческой смертности, оценить причины и последствия выявленных тенденций, сопоставить результаты с международными данными. |
Статистическая обработка данных |
Информация международных организаций, использованная для сравнения национальных показателей с глобальными тенденциями. |
Компоненты исследования
Представленное исследование направлено на комплексную оценку частоты мертворождений и смертности детей в возрасте до одного года, а также на выявление ключевых факторов, влияющих на формирование этих показателей. Работа выполнена в ретроспективном формате и основана на анализе официально зарегистрированной статистической информации.
При подготовке материалов использовались следующие источники данных:
— ежегодные официальные государственные отчеты «Здоровье населения Республики Казахстан и деятельность организаций здравоохранения», публикуемые Комитетом по статистике Министерства здравоохранения Республики Казахстан.
Результаты исследования и обсуждение
Современные научные данные показывают, что показатели мертворождений и смертности детей первого года жизни формируются под влиянием различных взаимосвязанных факторов. Основу этих факторов составляют биологические механизмы, состояние здоровья матери, социально-экономические условия и особенности её образа жизни. Международные исследования подтверждают, что значительную часть перинатальной смертности можно предотвратить при своевременном медицинском наблюдении, раннем выявлении осложнений беременности и контроле устранимых факторов риска [2].
Доказано, что курение женщины во время беременности значительно повышает вероятность антенатальной гибели плода — примерно на 47 % (OR 1,47; 95 % CI 1,37–1,57) [1]. Это связано с нарушением плацентарного кровотока, хронической гипоксией и снижением доставки кислорода к плоду.
Возраст матери старше 35 лет также рассматривается как значимый фактор риска. Возрастные изменения сосудистой системы и особенности метаболизма могут ухудшать плацентарное кровообращение и негативно отражаться на состоянии плода [3].
Избыточная масса тела и ожирение повышают вероятность акушерских и перинатальных осложнений, таких как гестационный диабет, преэклампсия, плацентарная недостаточность. Эти состояния увеличивают риск мертворождений и ранней детской смертности [4].
Согласно результатам исследований, железодефицитная анемия у беременных повышает риск ранней неонатальной смертности, что объясняется гипоксией и повышенной восприимчивостью к инфекциям [5].
Короткий интервал между беременностями (менее 6 месяцев) является неблагоприятным фактором, поскольку организм женщины не успевает полностью восстановиться. Это повышает вероятность перинатальных осложнений, мертворождений и повышенной смертности детей до одного года [6].
Наличие мертворождения в анамнезе значительно увеличивает риск повторения неблагоприятного исхода при последующих беременностях, поэтому информация о предыдущих родах является важным прогностическим показателем [7].
Влияние метаболических нарушений также подтверждено: особенно высок риск при гестационном диабете, если отсутствует адекватный контроль уровня глюкозы и присутствует беременная гипертензия. Такие состояния увеличивают вероятность антенатальной гибели плода [8].
Социальные факторы также играют значительную роль. Низкий уровень жизни, ограниченный доступ к медицинской помощи и недостаточная информированность беременных женщин приводят к росту перинатальных потерь [9].
Пандемия COVID-19 в последние годы также оказала влияние на показатели перинатального здоровья. По данным мета-анализа Clinical manifestations, risk factors, and maternal and perinatal outcomes of COVID-19 in pregnancy, у беременных, инфицированных SARS-CoV-2, риск мертворождения повышается до 1,8 раза (95 % CI 1,38–2,37). Это связано с нарушениями системы коагуляции, эндотелиальной дисфункцией и воспалительными изменениями в плаценте [10].
Обзор литературы показывает, что многие причины мертворождений и ранней детской смертности связаны с факторами, которые поддаются профилактике. Регулярное антенатальное наблюдение, своевременный скрининг осложнений, лечение хронических заболеваний у беременных, ограничение курения и социально ориентированные меры являются ключевыми инструментами снижения перинатальной смертности.
По данным мировых отчётов, несмотря на снижение показателей мертворождений и смертности детей с 1990 года, доля смертей среди новорождённых остаётся значительной. В 2023 году большинство смертей детей до пяти лет приходилось именно на возраст до одного года [13].
В том же году в мире зарегистрировано около 1,9 млн случаев мертворождений, что соответствует уровню 14,3 на 1000 рождений. Большая часть этих случаев относится к категории предотвратимых. Установлено, что свыше 40 % мертворождений происходит во время родов. В связи с этим ВОЗ обозначила цель — к 2030 году снизить показатель мертворождений до уровня 12 на 1000 рождений [11, 12].
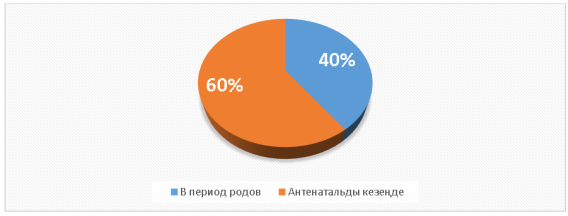
Рис. 1. Соотношение случаев мертворождения по данным ВОЗ
Несмотря на то, что в последние годы в Казахстане отмечается снижение смертности детей в возрасте до одного года, по регионам наблюдаются существенные различия. Согласно международным статистическим сводкам, уровень смертности по годам выглядел следующим образом: 2020 г. — 8,0 на 1000, 2021 г. — 7,9 на 1000, 2022 г. — 7,7 на 1000, 2023 г. — 7,6 на 1000. По данным национальной статистики, в 2023 году зарегистрировано 2 998 случаев смерти детей первого года жизни, а рассчитанный показатель составил примерно 7,67 на 1000 [13,14].
Открытые данные за 2024 год демонстрируют дальнейшее уменьшение показателя до уровня 6,4–6,5 на 1000, что, вероятно, связано с усилением профилактических мероприятий и улучшением качества медицинской помощи [15].
Анализ, проведённый на клиническом уровне, показывает наличие межрегиональных и межучрежденческих различий в уровне перинатальной и ранней неонатальной смертности. Например, отчёты отдельных крупных перинатальных ортοнтрοв фиксируют снижение перинатальной смертности в 2021–2023 годах (с 8,2 до 7,2), что может свидетельствовать о повышении качества медицинских услуг и эффективности скрининговых программ [15]. Однако, в ряде регионов значения по-прежнему остаются высокими и существенно различаются между областями [12,14].
Систематические мета-анализы подтверждают, что употребление табачных изделий во время беременности повышает риск антенатальной гибели плода — в среднем на 47 % (OR ≈ 1,47; 95 % CI 1,37–1,57) [1]. Отечественные исследования также указывают на негативное влияние табакокурения на исходы беременности, хотя величина риска может варьировать с учётом региональных особенностей [1, 14].
Кроме того, перенесённая во время беременности инфекция SARS-CoV-2 повышает вероятность мертворождения примерно в 1,8 раза (95 % CI 1,38–2,37) [10,11].
Согласно аналитическому обзору World Development Indicators Database, возраст матери старше 35 лет статистически значимо увеличивает вероятность перинатальных осложнений и мертворождений; этот фактор признан важным в большинстве международных исследований [13].
На основании проведённого анализа можно утверждать, что для Казахстана приоритетными направлениями остаются усиление перинатального наблюдения, расширение программ скрининга, улучшение контроля хронических заболеваний у беременных, активизация профилактики табакокурения и внедрение специализированных протоколов на случай инфекционных заболеваний, включая COVID-19. Международный опыт показывает, что качественная перинатальная помощь и своевременное акушерское вмешательство способны предотвратить более 40 % случаев мертворождения, происходящих непосредственно во время родов [12, 11].
На втором этапе научной работы был выполнен анализ статистических данных Министерства здравоохранения Республики Казахстан, представленных в официальных ежегодных отчётах «Здоровье населения Казахстана и деятельность организаций здравоохранения» за период 2017–2024 гг. Основной задачей являлось исследование изменений уровней мертворождений и перинатальной смертности, а также выявление особенностей их динамики. Использование унифицированных отчётных форм позволило обеспечить сопоставимость и объективность данных [16].
При анализе статистики выявлено устойчивое снижение уровня антенатальных мертворождений. В 2017 году показатель составлял 7,9‰ на 1000 живых и мёртвых рождений, а к 2024 году снизился до 5,9‰, что свидетельствует о положительных тенденциях в системе перинатального наблюдения и оказания медицинской помощи.
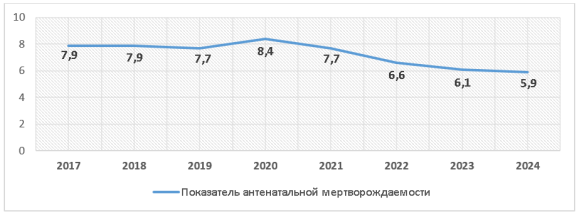
Рис. 2. Антенатальный уровень мертворождений в Казахстане за 2017–2024 гг. по данным МЗ РК (число случаев на 1000 живых и мёртвых рождений)
Пандемия 2020 года характеризовалась временным ростом показателя антенатальной гибели плода до 8,4‰. Вероятно, это связано с затруднённым доступом беременных женщин к медицинской помощи, ограничением плановых консультаций, поздним выявлением осложнений беременности и высокой нагрузкой на стационары в период COVID-19. Начиная с 2021 года уровень антенатальных мертворождений вновь начал снижаться. В 2022–2024 гг. отмечается выраженное улучшение, и к 2024 году показатель достиг минимального значения за последние восемь лет — 5,9‰. Этот положительный результат отражает улучшение качества перинатальной помощи, обновление клинических протоколов ведения беременности, расширение пренатальных скринингов и усиление работы с группами риска.
В целом за анализируемый период снижение антенатальной смертности плода превысило 25 %. Это свидетельствует об эффективности государственных программ в сфере охраны материнства и детства, повышении качества перинатальной помощи и совершенствовании системы наблюдения за беременными.
Официальные статистические отчёты Министерства здравоохранения Республики Казахстан за 2017–2024 годы также демонстрируют стабильную тенденцию к снижению общего уровня мертворождений. Если в 2017 году показатель составлял 9,3‰ на 1000 живых и мёртвых рождений, то к 2024 году он уменьшился до 6,6‰.
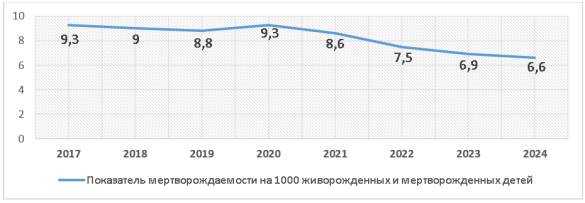
Рис. 3. Показатель мертворождений на 1000 живых и мёртвых рождений в 2017–2024 гг. (по данным МЗ РК)
Снижение уровня мертворождений за восемь лет составило около 29 %, что отражает улучшение качества перинатальных услуг, повышение эффективности национальных программ по защите здоровья матерей и детей, а также укрепление материально-технической базы учреждений.
Временное повышение показателя в 2020 году до 9,3‰ объясняется влиянием пандемии COVID-19. Ограничение доступности плановой и экстренной акушерской помощи, затруднённое наблюдение беременных и нарушения в маршрутизации медицинских услуг могли способствовать ухудшению перинатальных исходов.
С 2021 года уровень мертворождений вновь стал снижаться. Наиболее заметная положительная динамика наблюдалась в 2022–2024 годах, и к 2024 году показатель достиг 6,6‰ — минимального значения за оценочный период. Улучшения обусловлены расширением скрининговых программ, совершенствованием ведения беременных, повышением качества работы с группами риска и модернизацией перинатальных учреждений.
Следующим этапом анализа стал комплексный показатель, включающий мертворождённых и умерших в первые 0–6 суток жизни новорождённых.
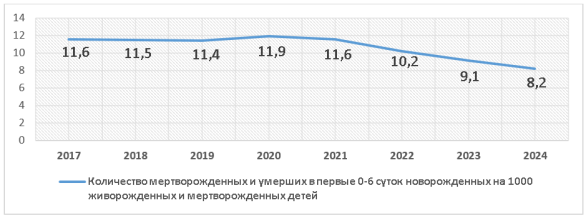
Рис. 4. Показатель мертворождений и ранней неонатальной смертности (0–6 суток) на 1000 живых и мёртвых рождений в 2017–2024 гг. (по данным МЗ РК)
В период 2017–2019 годов наблюдалось постепенное, хотя и умеренное снижение показателя — с 11,6‰ до 11,4‰. В 2020 году произошло временное увеличение до 11,9‰, что, вероятно, связано с ограничениями в доступе к медицинской помощи беременным в условиях пандемии COVID-19.
С 2021 года началось постепенное улучшение, а в 2022–2024 гг. отмечена выраженная положительная динамика: к 2024 году показатель снизился до 8,2‰. В целом за восемь лет снижение составило около 29 %. Улучшение связано с повышением качества наблюдения беременных, внедрением современных перинатальных технологий, расширением скрининга и совершенствованием алгоритмов работы с пациентками групп риска.
Особое внимание уделено показателю ранней неонатальной смертности — числу умерших в возрасте 0–6 суток на 1000 живорождённых.
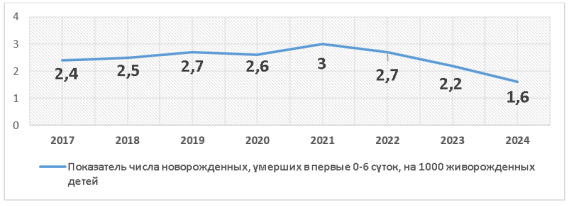
Рис. 5. Показатель смертности новорождённых 0–6 суток на 1000 живорождённых в 2017–2024 гг. (по данным МЗ РК)
В 2017–2019 годах отмечалось небольшое повышение, и в 2019 году показатель достиг 2,7‰. В 2020–2021 годах уровень ранней неонатальной смертности оставался высоким, что связано с влиянием пандемии COVID-19 на качество ведения беременности, родов и доступность неонатальной помощи.
В 2021 году показатель увеличился до 3,0‰, что стало максимальным значением за весь период анализа.
С 2022 года ситуация значительно улучшилась: уровень ранней неонатальной смертности последовательно снизился с 2,7‰ до 2,2‰, а затем до 1,6‰. Значение 2024 года — 1,6‰ — является самым низким за восемь лет. Общая динамика показывает снижение на 33 %. Эти достижения связаны с улучшением качества реанимационной помощи новорождённым, обновлением оборудования перинатальных центров, совершенствованием маршрутизации новорождённых с момента рождения и внедрением современных клинических стандартов.
Имеющиеся статистические данные также показывают значительные изменения в абсолютном количестве умерших среди живорождённых. Этот показатель является ключевым индикатором эффективности оказания медицинской помощи в первые дни и месяцы жизни ребёнка, а также отражает социальные факторы, эпидемиологическую ситуацию и качество перинатальной службы.
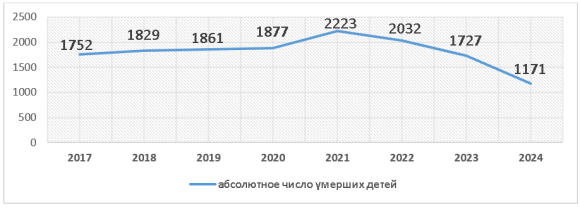
Рис. 6. Динамика абсолютного числа умерших детей в 2017–2024 гг. (по данным МЗ РК)
В период с 2017 по 2020 годы абсолютное число случаев младенческой смертности постепенно увеличивалось, достигнув своего пика в 2020 году — 1877 случаев. Подобный рост может быть обусловлен распространённостью перинатальной патологии, различиями в развитии региональных систем здравоохранения и социально-экономическими особенностями отдельных территорий.
В 2021 году зарегистрировано самое высокое количество случаев за весь анализируемый период — 2223. Этот показатель объясняется последствиями пандемии COVID-19, включающими ограничение доступа беременных женщин и новорождённых к медицинской помощи, высокую нагрузку на стационары, рост числа инфекционных осложнений и нарушение своевременности антенатального наблюдения.
С 2022 года начала формироваться устойчивая положительная динамика, и количество случаев младенческой смертности стало заметно снижаться. В 2024 году зафиксировано 1171 случай, что является минимальным значением за последние восемь лет. Снижение почти на 47 % по сравнению с 2021 годом свидетельствует об улучшении качества перинатальной и неонатальной помощи, укреплении материально-технической базы учреждений, расширении скрининговых программ, а также о совершенствовании государственных инициатив, направленных на охрану здоровья матери и ребёнка.
Следующий показатель статистического анализа — уровень младенческой смертности на 1000 живорождённых, позволяющий объективно оценивать эффективность перинатальной и неонатальной помощи, а также влияние социальных и организационных факторов в системе здравоохранения.
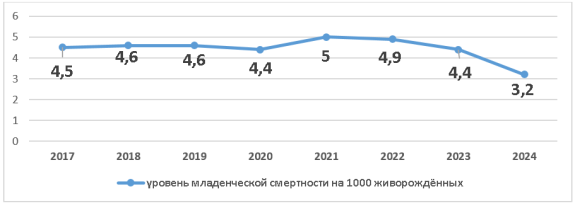
Рис. 7. Уровень младенческой смертности на 1000 живорождённых в 2017–2024 гг. (по данным МЗ РК)
С 2017 по 2020 годы уровень младенческой смертности удерживался на относительно стабильном уровне — от 4,4‰ до 4,6‰. Несмотря на отсутствие резких колебаний, прослеживалась тенденция к незначительному снижению.
В 2021 году показатель увеличился до 5,0‰ — это максимальное значение за изученный период. Рост связан с последствиями пандемии COVID-19: снижением доступности медицинского наблюдения, увеличением числа осложнений беременности и родов, а также перегрузкой лечебных организаций.
Начиная с 2022 года вновь отмечается снижение:
— 2022 год — 4,9‰
— 2023 год — 4,4‰
— 2024 год — 3,2‰
Показатель 2024 года — самый низкий за последние восемь лет, что подтверждает значительное улучшение исходов среди новорождённых. Наиболее вероятные причины положительной динамики включают:
— укрепление технического обеспечения перинатальных и неонатальных центров;
— расширение возможностей реанимационной и интенсивной терапии новорождённых;
— совершенствование систем дородового и послеродового скрининга;
— повышение качества маршрутизации беременных группы риска;
— эффективную реализацию государственных программ в сфере защиты здоровья матери и ребёнка.
В целом за 2017–2024 годы относительный показатель младенческой смертности снизился на 29 % (с 4,5‰ до 3,2‰). Это подтверждает устойчивое улучшение качества перинатальной помощи и успешность проводимых реформ в сфере здравоохранения.
Региональные различия
Дальнейшая оценка показателей выявила значительные различия в уровне младенческой смертности между регионами Казахстана. Абсолютное количество случаев отражает совокупность нескольких факторов: численность населения, уровень рождаемости, доступность и качество медицинской помощи, состояние перинатальной инфраструктуры, а также социально-экономические условия.
Наибольшее количество случаев зарегистрировано в следующих регионах:
— Алматинская область — 1587 случаев. Свидетельствует о высокой рождаемости и большом числе беременных из группы риска.
— г. Алматы — 1561 случай. Как крупный мегаполис, город принимает значительную долю пациентов, включая межрегиональные маршрутизации.
— г. Астана — 1297 случаев. Высокая рождаемость и концентрация перинатальных учреждений определяют абсолютный показатель.
— Туркестанская область — 1207 случаев (2018–2024). Регион традиционно входит в число территорий с максимальной рождаемостью.
— Мангистауская область — 1132 случая. Высокий уровень рождаемости и распространённость перинатальных рисков существенно влияют на итоговый показатель.
— Кызылординская область — 1305 случаев. Социально-экономические факторы в сочетании с высокой рождаемостью усиливают нагрузку на систему здравоохранения.
— Атырауская область — 801 случай. Специфика региона, связанная с промышленным развитием и миграцией, также влияет на показатели.
— Жамбылская область — 817 случаев. Характеризуется высокой рождаемостью, что определяет уровень абсолютных значений.
— Карагандинская область — 774 случая. Индустриальный регион с высокой степенью урбанизации.
— • г. Шымкент — 1129 случаев (2018–2024). Один из наиболее многодетных мегаполисов страны.
Регионы с относительно низкими показателями:
— Акмолинская область — 497
— Западно-Казахстанская область — 449
— Костанайская область — 447
— Павлодарская область — 353
— Северо-Казахстанская область — 278
Здесь уровень рождаемости заметно ниже, что отражается на общем числе случаев.
Самые низкие показатели:
— Актюбинская область — 74
— Восточно-Казахстанская область — 64
— Абайская область — 104 (2022–2024)
— Жетысуская область — 172 (2022–2024)
— Улытау — 54 (2022–2024)
Низкая рождаемость и демографические особенности объясняют такие значения.
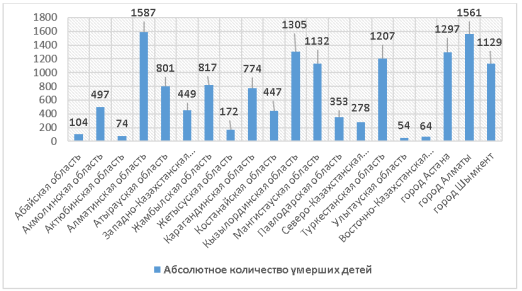
Рис. 8. Абсолютное число умерших новорождённых по всем регионам Казахстана в 2017–2024 гг. (по данным МЗ РК)
Эти различия указывают на необходимость повышения качества перинатальной помощи в регионах, эффективного управления группами риска и реализации региональных программ, направленных на охрану здоровья матери и ребёнка.
Сравнение уровня младенческой смертности (на 1000 живорождённых) по регионам Казахстана за период 2017–2024 гг. выявляет заметные региональные различия и свидетельствует о стабильной положительной динамике в большинстве регионов. Анализ данных за 2017 и 2024 годы показал значительное снижение младенческой смертности в ряде областей. Наибольшее снижение зарегистрировано в Кызылординской области — показатель упал с 8,1‰ до 4,5‰, что составляет около 44 %. В Мангистауской области также отмечено существенное улучшение — с 7,4‰ до 4,2‰ (-43 %). В Западно-Казахстанской области уровень смертности снизился с 4,4‰ до 2,4‰ (-45 %). Аналогичная положительная динамика наблюдается в Жамбылской области — снижение с 4,1‰ до 2,1‰ (-49 %). Кроме того, улучшения зафиксированы в Атырауской (4,1→3,3‰), Павлодарской (5,1→3,0‰), Астане (5,3→3,8‰), Алматы (4,7→3,3‰), Северо-Казахстанской (5,1→4,1‰) и Карагандинской (3,7→3,5‰) областях. В Костанайской области показатель остался на уровне 4,1‰. В Алматы области наблюдается рост с 4,0‰ до 4,9‰ (+22 %). Особенностью являются нулевые показатели в 2024 году в Акмолинской (0,6→0‰) и Восточно-Казахстанской (0,4→0‰) областях. В период 2018–2024 гг. в Туркестанской области уровень младенческой смертности снизился с 3,8‰ до 2,0‰ (-47 %), что указывает на выраженную положительную динамику, а в Шымкенте — с 5,3‰ до 4,3‰ (-19 %). Среди новых регионов 2022–2024 гг. максимальное снижение зафиксировано в Улытау — с 6,9‰ до 2,7‰ (-61 %). В Жетысу показатель снизился с 4,8‰ до 3,8‰ (-21 %), тогда как в Абайской области наблюдается рост с 3,6‰ до 4,0‰ (+11 %).
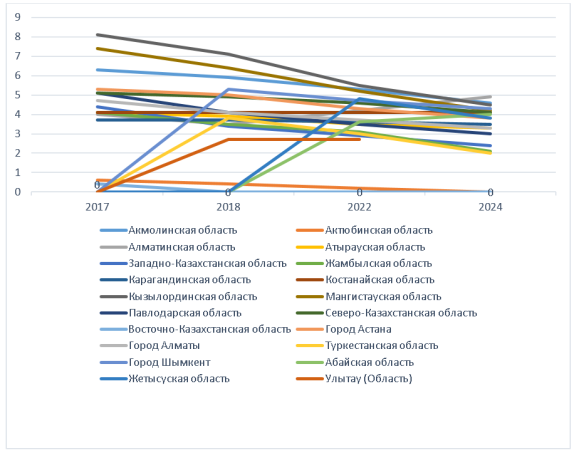
Рис. 9. Региональная динамика уровня младенческой смертности на 1000 живорождённых в 2017–2024 гг. (по данным МЗ РК)
В целом региональная динамика младенческой смертности показывает устойчивое и постепенное снижение в Казахстане за последние годы. Снижение на 30–50 % в многих регионах связано с улучшением качества перинатальных услуг, расширением реанимационной помощи новорождённым, эффективным дородовым наблюдением, ранним выявлением и маршрутизацией беременных из групп риска, а также успешной реализацией национальных программ по охране здоровья матери и ребёнка. Вместе с тем существенные региональные различия подчеркивают необходимость равномерного распределения ресурсов здравоохранения и адаптации перинатальной помощи к региональным особенностям.
В Казахстане уровень обеспечения медицинскими кадрами различается по регионам, что отражается на следующем графике:
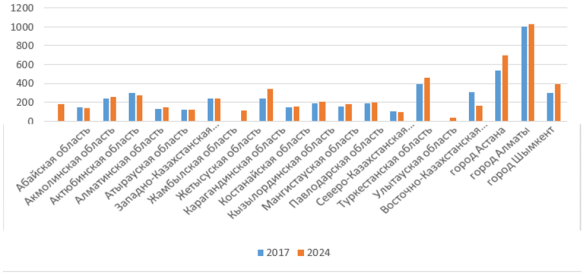
Рис. 10. Уровень обеспечения медицинскими кадрами по всем регионам Республики Казахстан
Эти данные подтверждают актуальность мер по снижению межрегионального неравенства в обеспечении медицинскими кадрами в системе здравоохранения.
Далее проведён ретроспективный анализ данных № 4 перинатального центра города Алматы, касающихся мертворождений и младенческой смертности до года. Рассматривались частота перинатальной смертности, её динамика, распределение по гестационным срокам и клинические причины. Анализ охватывал период с января 2023 года по 30 сентября 2025 года.
Результаты исследования показывают постепенный рост показателя мертворождений в рассматриваемый период. В 2023 году зарегистрировано 13 случаев, что соответствует 2,5‰ на 1000 живорождённых. В 2024 году число случаев возросло до 22, относительный показатель составил 4,7‰. За первые 9 месяцев 2025 года зафиксировано также 22 случая, что соответствует 6,2‰.
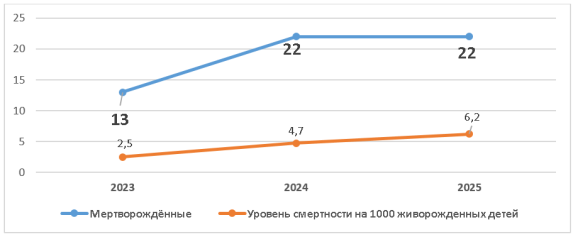
Рис. 11. Динамика числа мертворождений и показателя на 1000 живорожденных в Перинатальном центре № 4 города Алматы
Рост показателя мертворождений за последние три года может быть связан с клиническими и организационными факторами. Особенно высокие показатели в 2024–2025 годах, вероятно, обусловлены учащением перинатальных факторов риска, ростом заболеваемости беременных, увеличением числа незапланированных беременностей, а также увеличением числа беременных с тяжелыми состояниями, обращающихся в перинатальный центр. Данные за первые 9 месяцев 2025 года, когда показатель достиг 6,2‰, свидетельствуют о вероятном дальнейшем росте к концу года и требуют дополнительного контроля и анализа в перинатальной службе. Повышение уровня мертворождений — важный клинический индикатор, поэтому необходимо пересмотреть качество перенатального скрининга, алгоритмы управления группами риска, организацию акушерской помощи, а также меры по ранней диагностике осложнений беременности. Кроме того, высокий показатель в центрах, принимающих тяжелые перинатальные случаи, может отражать их статус региональных референтных центров, что нужно учитывать при анализе статистики.
В Перинатальном центре наблюдается рост показателя мертворождений примерно на 48 % (с 2,5‰ до 6,2‰), наиболее выраженный в 2024–2025 годах. Это неблагоприятное явление может быть связано с:
— увеличением числа беременных из группы риска;
— поздней диагностикой осложнений беременности;
— учащением антенатальной гипоксии и плацентарной недостаточности;
— тяжелым течением акушерских факторов риска.
Большинство случаев мертворождений зарегистрированы при сроке беременности более 37 недель, что соответствует преобладанию поздних антенатальных смертей. Также отмечены случаи антенатальной гибели плода на сроках 22–32 недели, то есть в очень ранний период беременности, что свидетельствует о двух критических временных интервалах перинатального риска. За первые 9 месяцев 2025 года зафиксированы также случаи домашних родов. Согласно научным данным, домашние роды являются независимым и значительным фактором риска перинатальной смертности и тяжелых осложнений. Родильный процесс без медицинского наблюдения непосредственно угрожает жизни плода и может быть одной из основных причин его смерти. Основными патогенетическими причинами мертворождений считаются плацентарная недостаточность, инфекционные осложнения и отсутствие адекватного контроля беременности. Также несвоевременное учёты акушерско-гинекологического анамнеза, соматического фона и социального статуса женщин из группы риска может косвенно способствовать росту показателя мертворождений. Эта тенденция требует пересмотра мер по профилактике мертворождений, уделения особого внимания беременным из группы риска и усиления многоуровневой организации перинатальной помощи.
Данные показывают значительное снижение уровня смертности детей до 1 года. В 2023 году зарегистрировано 7 случаев смерти детей до 1 года, показатель составил 1,4‰. В 2024 году число снизилось до 4 случаев, уровень смертности составил 0,85‰. В первые 9 месяцев 2025 года зарегистрировано 2 случая, что соответствует 0,56‰.
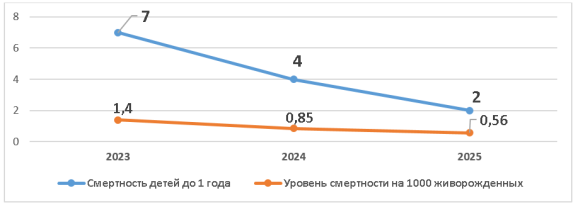
Рис. 12. Динамика смертности детей до 1 года и показателя на 1000 живорожденных в Перинатальном центре № 4 города Алматы
В целом с 2023 года уровень детской смертности снизился более чем в 2,5 раза, что свидетельствует о заметном улучшении и эффективности перинатальной и неонатальной помощи. Положительная динамика последних трех лет связана с:
— повышением эффективности неонатальных реанимационных мероприятий, включая улучшение интенсивной помощи в первые минуты жизни;
— своевременной диагностикой и мониторингом, расширением возможностей раннего выявления патологий у новорожденных;
— правильной маршрутизацией новорожденных, своевременным направлением тяжелых неонатальных случаев в высококвалифицированные центры;
— ранним выявлением инфекционных и гипоксических состояний, что значительно улучшает выживаемость детей.
Общая тенденция снижения смертности в 2023–2025 годах отражает улучшение качества перинатальной и неонатальной помощи в Перинатальном центре № 4, эффективное внедрение клинических протоколов и положительные изменения в организации работы.
Анализ причин смерти детей до 1 года выявил явную структуру. Основную долю смертности составляют инфекционные причины — 53,3 %. В эту группу входят врожденная пневмония, внутриутробные инфекции и токсоплазмоз. Преобладание инфекционной этиологии подчеркивает важность раннего выявления и контроля инфекционных процессов у беременных. Гипоксические причины составили 13,3 %, став второй по значимости причиной смерти. В эту категорию входят асфиксия при родах и тяжелая дыхательная недостаточность. Аспирационные причины также внесли значительный вклад — 20 %. Врожденные пороки развития составили 6,7 % (один случай смерти), с множественными врожденными аномалиями. Гематологические причины (ДВС-синдром) также составили 6,7 %.
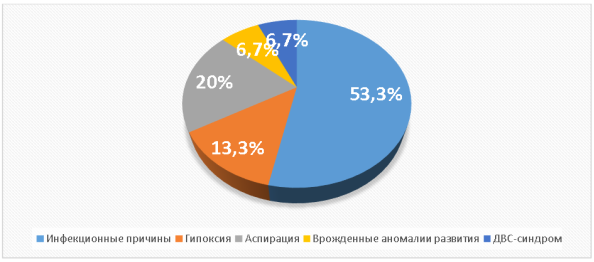
Рис. 13. Соотношение причин смерти детей до 1 года
В целом структура причин смерти отражает преобладание инфекционных процессов, значительную роль гипоксических и аспирационных синдромов, а также клиническую значимость врожденных пороков и гематологических нарушений. Эти данные указывают на необходимость усиления антенатального контроля, ранней диагностики инфекционных рисков, правильного ведения родов и эффективной помощи новорожденным в первые минуты жизни для снижения перинатальных рисков.
Эпидемиологический анализ уровня смертности детей до 1 года за 2023–2025 годы показывает четкую тенденцию к снижению. Абсолютное число смертей и относительный показатель на 1000 живорожденных уменьшились. Положительная динамика связана с ростом эффективности неонатальной реанимации, совершенствованием перинатальных протоколов, ранним выявлением групп риска и своевременной маршрутизацией новорожденных в высококвалифицированные центры. Снижение доли инфекционных, гипоксических и аспирационных случаев свидетельствует о повышении качества первичной и интенсивной терапии новорожденных. Сравнение с международными данными показывает, что уровень детской смертности в Казахстане приближается к показателям ряда развитых стран, однако инфекционные и антенатальные факторы продолжают играть значимую роль. В целом выявленные данные подтверждают улучшение качества перинатальной помощи, но также указывают на необходимость дальнейшего усиления мер по инфекционному контролю, ведению беременности и управлению родовым процессом
Выводы
- Обзор зарубежной научной литературы показал, что значительная часть случаев мертворождений и смертности детей до одного года связана с факторами, которые можно предотвратить. К основным детерминантам относятся курение матерью (повышение риска на 47 %), возраст ≥35 лет, ожирение, анемия, короткий интервал между беременностями, а также инфекция COVID-19, которая увеличивает риск мертворождения в 1,8 раза. Международные данные совпадают со статистикой Казахстана и подчеркивают необходимость усиления пренатального наблюдения для улучшения перинатальных показателей.
- За последние семь лет в Казахстане наблюдается явная тенденция к снижению младенческой смертности. Уровень антенатальной смертности снизился с 7,9‰ в 2017 году до 5,9‰ в 2024 году (-25 %); общий показатель мертворождений уменьшился с 9,3‰ до 6,6‰ (-29 %); ранняя неонатальная смертность сократилась на 33 %, достигнув 1,6‰ в 2024 году. Коэффициент младенческой смертности снизился с 4,5‰ до 3,2‰, что составляет общее улучшение на 29 %. Региональный анализ показал, что во многих областях снижение составляет 30–50 %, однако в Алматинской и Абайской областях наблюдается рост показателей.
- Выявлены основные причины перинатальной и ранней неонатальной смертности. Согласно данным перинатального центра № 4, в структуре смертности лидирующую позицию занимают инфекционные причины — 53,3 %. Остальные случаи распределяются следующим образом: гипоксические осложнения — 13,3 %, аспирация — 20 %, врожденные пороки развития — 6,7 %, гематологические нарушения — 6,7 %. Большинство мертворождений зарегистрировано при гестационном сроке свыше 37 недель, что свидетельствует о преобладании поздней антенатальной смертности. Это подчеркивает важность повышения качества наблюдения за беременностью.
- Комплексный анализ эпидемиологических показателей демонстрирует устойчивое снижение уровня младенческой смертности на национальном уровне и тенденцию к сближению с международной статистикой. Однако высокий удельный вес инфекционных причин, региональные различия и рост числа беременных в группах перинатального риска требуют дополнительных стратегических мер. Полученные результаты подтверждают эффективность национальных программ по повышению качества перинатальной помощи, но одновременно указывают на необходимость дальнейшего укрепления мероприятий по инфекционному контролю, управлению родами и раннему выявлению женщин группы риска.
Литература:
- Marufu TC, Ahankari A, Coleman T, Lewis S. Maternal smoking and the risk of stillbirth: systematic review and meta-analysis. BMC Public Health. 2015;15:239. doi:10.1186/s12889–015–1552–5.
- Gardosi J, Madurasinghe V, Williams M, Malik A, Francis A. Maternal and fetal risk factors for stillbirth: population based study. BMJ. 2013;346:f108. doi:10.1136/bmj.f108.
- Huang L, Yu VY, Ngan HY, et al. Maternal age and risk of stillbirth: a systematic review. CMAJ. 2008;178(2):165–172. doi:10.1503/cmaj.070705.
- Reed J, Case S, Rijhsinghani A. Maternal obesity: perinatal implications. SAGE Open Medicine. 2023;11:20503121231176128. doi:10.1177/20503121231176128.
- Rahman MM, Khan MN, Rahman AE, et al. Maternal anaemia and risk of adverse obstetric and neonatal outcomes in South Asian countries: a systematic review and meta-analysis. Public Health Pract (Oxf). 2020;1:100021. doi:10.1016/j.puhip.2020.100021.
- Regan AK, Ahrens KA, et al. Interpregnancy interval and risk of perinatal death: a systematic review and meta-analysis. BJOG / Obstet Gynecol. 2020;127(11): (see article). doi:10.1111/1471–0528.16303.
- Lamont K, Scott JR, et al. Risk of recurrent stillbirth: systematic review and meta-analysis. BMJ. 2015;350:h3080. doi:10.1136/bmj.h3080.
- Mackin ST, Nelson SM, Kerssens JJ, et al. Factors associated with stillbirth in women with diabetes. Diabetologia. 2019;62(10):1938–1947. doi:10.1007/s00125–019–4943–9.
- Seaton SE, Field DJ, Draper ES, et al. Socioeconomic inequalities in the rate of stillbirths by cause: a population-based study. BMJ Open. 2012;2:e001100. doi:10.1136/bmjopen-2012–001100.
- Allotey J, Stallings E, Bonet M, et al.; PregCOV-19 Living Systematic Review Consortium. Clinical manifestations, risk factors, and maternal and perinatal outcomes of coronavirus disease 2019 in pregnancy: living systematic review and meta-analysis. BMJ. 2020;370:m3320. doi:10.1136/bmj.m3320.
- UNICEF, WHO, World Bank Group, UN-DESA Population Division. Levels & Trends in Child Mortality 2023: Estimates developed by the UN Inter-agency Group for Child Mortality Estimation (UN IGME). New York: UNICEF; 2023.
- UNICEF. A Neglected Tragedy: The global burden of stillbirths. New York: UNICEF; 2020. doi:10.18356/3f2f0a1a-en.
- The World Bank. Infant mortality rate — Kazakhstan, 2019–2024. World Development Indicators Database. Available from: https://data.worldbank.org
- Бюро национальной статистики Республики Казахстан. Демографический ежегодник Казахстана, 2023. Нұр-Сұлтан: БНС РК; 2024.
- Macrotrends LLC. Kazakhstan Infant Mortality Rate 2000–2024. Available from
- ҚР Денсаулық сақтау министрлігінің «Қазақстан халқының денсаулығы және денсаулық сақтау ұйымдарының қызметі» ресми жинақт+амалық есептері (2017–2024)

